"Скрыла беременность и чуть не умерла". Что влияет на материнскую смертность в Кыргызстане
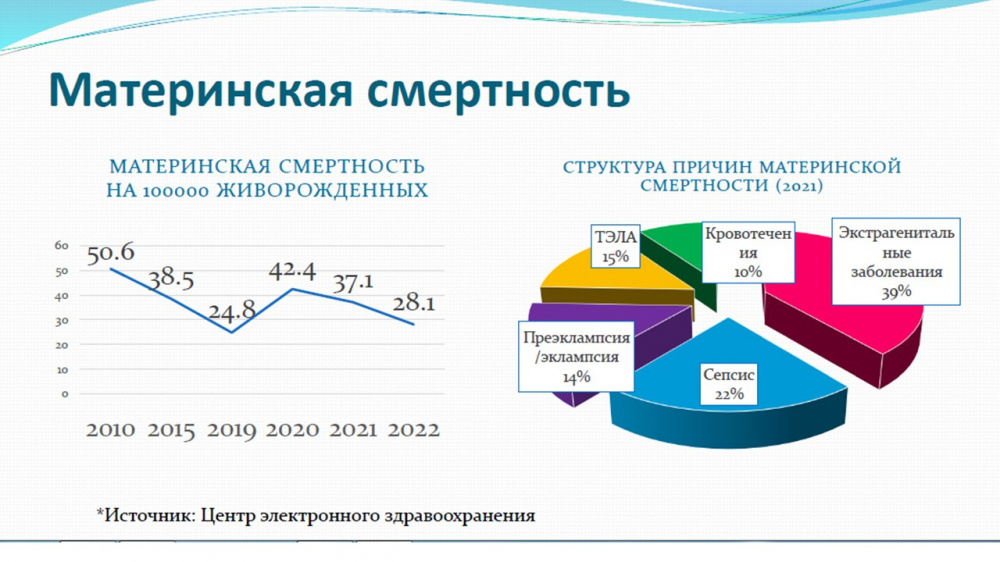
В январе этого года в бишкекской больнице скончалась 19-летняя роженица. В сентябре в родильном отделении Иссык-Кульской областной больницы умерла роженица. 23-летняя жительница Ак-Суйского района поступила в роддом ночью в тяжелом состоянии. В октябре в Ошской области в родильном отделении Ноокатской территориальной больницы скончалась 28-летняя роженица... В 2022 году во время или после родов страна потеряла 41 женщину. Показатели материнской смертности, как отчитались в кабмине, снизились. Для сравнения: в 2021 году умерли 57 женщин, а в 2020-м - 67. Однако эксперты говорят, что, несмотря на снижение, показатель остается высоким и нужна дальнейшая работа по снижению числа смертей матерей. К тому же за каждой цифрой кроется трагедия семей, дети, оставшиеся сиротами. Что же мешает это сделать? Попробуем разобраться в ситуации.
Уровень материнской смертности, отмечают специалисты ВОЗ, служит одним из ключевых показателей здоровья женщин и эффективности усилий системы здравоохранения по укреплению сексуального и репродуктивного здоровья. Об основных проблемах в области репродуктивного здоровья и планирования беременности можно прочитать по ссылке.
Умирают нездоровые женщины
Если смотреть на причины материнской смертности в Кыргызстане, то, по последним данным, на первом месте стоят экстрагенитальные заболевания (ранее лидировали кровотечения). Это объединенная группа различного рода болезней, обостряющихся или развивающихся у женщин в период беременности. В эту группу не входят гинекологические заболевания и всевозможные акушерские осложнения беременности. Например, туда относят гипертоническую болезнь, пороки сердца, анемию, туберкулез, варикозное расширение вен, заболевания почек, эндокринной системы и так далее. Беременные женщины с такими заболеваниями остро нуждаются в медицинском наблюдении, а также качественной неотложной помощи.
Главный специалист управления медицинской помощи и лекарственной политики Минздрава Раиса Асылбашева в комментарии редакции Kaktus.media отметила, что работа по ведению женщин с такими заболеваниями проводится на уровне первичной медико-санитарной помощи: "Обученные узкие специалисты работают с пациентками, у которых одно или несколько заболеваний и они нуждаются в консультации профильных специалистов".
"Родильный дом Национального центра охраны материнства и детства работает с женщинами из групп риска, то есть с теми пациентками, с которыми не справляются другие роддома. Если в регионах у пациенток проблем очень много, например эндокринные или сердечно-сосудистые заболевания, их перенаправляют в медучреждения, чтобы обеспечить консультацию узких специалистов и чтобы быть готовыми к возможным осложнениям, которые могут появиться у таких женщин", - пояснила она.
Главный специалист Минздрава отметила, что ведомство постоянно пересматривает и старается улучшить систему перенаправления пациенток. А также укрепить ургентные службы, куда привлекают специалистов, владеющих всеми видами операций. "Чтобы при выезде в составе мультидисциплинарной команды они могли оказать помощь на местах. Бывают такие ситуации, когда приходится выезжать в Нарын, Талас или Каракол, чтобы вывести женщину из критического состояния", - пояснила Асылбашева. Соответствующие клинические протоколы, руководства и алгоритмы, по ее словам, разработаны.
Не все женщины слушают медиков
Однако, как указано во втором конфиденциальном расследовании причин материнской смертности, многие экстрагенитальные заболевания являются противопоказаниями для беременности: "Рекомендации медицинских работников не устраивают некоторых женщин с их желанием иметь ребенка. Поэтому, пытаясь сохранить беременность, они предпочитают скрывать свои заболевания, не встают вовремя на учет, не наблюдаются у медработника, отказываются от госпитализации".
Историю такой женщины, которая скрывалась от врачей во время беременности, редакции рассказала гинеколог из Оша Кишимжан Мурзакулова: "39-летняя женщина с гепатитом С, сахарным диабетом, кетоацидозом, респираторным дистресс-синдромом поступила в родильный дом на 29-й неделе беременности в тяжелом состоянии. Она не могла дышать, была почти при смерти. Женщина скрывала беременность. Жила она в одном из районов и переехала в город, не сказав своему семейному врачу. Ее еле выходили, сделали кесарево сечение с последующей ампутацией матки. Ребенок умер. У нее уже на тот момент было трое детей".
"Все равно есть женщины, которые хотят рожать, несмотря на свое состояние здоровья. Они меняют место жительства, лишь бы скрыть свою болезнь", - отметила она.
Многое зависит и от медиков
"У нас же было несколько циклов аудитов. Конфиденциальное расследование материнской смертности, по рекомендациям ВОЗ. Использовались их нормативы для анализа, что происходит. Так вот, смертность у нас связана и с недостаточной компетенцией специалистов, которые оказывали помощь. Например, слишком поздно стали реагировать врачи на какие-то вещи, которые происходили, на симптоматику, которая была, (...) не успевал доктор приехать, не успели вовремя что-то подключить, не успели вовремя влить препараты и так далее", - отметила исполнительный директор Альянса по репродуктивному здоровью Галина Чиркина.
Как отметила Раиса Асылбашева, над этим Минздрав тоже работает: медиков постоянно обучают оказанию неотложной помощи в рамках различных проектов. "Мы стараемся направлять на обучение именно мультидисциплинарные команды. И акушеры, и неонатологи, к примеру, прошли обучающие тренинги в Москве. Медработники не просто обучаются, но и потом полученные навыки и знания стараются внедрять уже на своих рабочих местах. Это одно из требований, чтобы по приезде они обучили своих коллег оказанию неотложной помощи", - указала она.
Чиркина считает, что одного обучения недостаточно, нужно выполнять все рекомендации, которые даются при анализе причин материнской смертности.
"Происходит так, что аудит состоялся, проверили, попытались понять, как действовали специалисты в этой ситуации при конкретной смерти женщины, попытались обозначить выводы. К примеру, необходимо там сделать то-то, иметь запас крови в холодильнике роддома и так далее. И, например, там выписано восемь рекомендаций, а выполняются только две. А еще шесть? Остались на бумаге. И это становится замкнутым кругом. Ведь если у вас крови в холодильнике так до сих пор и нет (вы не смогли закупить, не нашли деньги), ее не будет и для следующей беременной женщины. То есть надо влить кровь вовремя, а ее нет. Как бы компетенцию специалист ни повышал, знал, что нужно переливание крови, ну нет ее... И родственники не могут съездить, и денег нет, и никто не сдал, и так далее. И вот получается такой замкнутый круг", - отметила эксперт.
Денег нет, но вы спасайте
Система здравоохранения финансируется недостаточно. Не исключение и перинатальная служба. Материнская смертность, по словам эксперта по доказательной медицине Бермет Барыктабасовой, напрямую зависит от ресурсов и обеспечения родовспомогательной службы. А в Кыргызстане, как отметила она, нет полного обеспечения даже базовых, минимальных стандартов оказания помощи, в то время как на осложненные роды требуется очень много ресурсов.
Из проблемы финансирования проистекает и другая - дефицит квалифицированных кадров в государственных учреждениях из-за низкой заработной платы и чрезмерной нагрузки. Кого обучать неотложной помощи, если врачей нет? К примеру, в родильном отделении Иссык-Кульской областной объединенной больницы после увольнения нескольких медиков вместо 24 положенных акушеров-гинекологов осталось пять, из них - три клинических ординатора. Особенно острая нехватка специалистов ощущается в регионах.
Проблему дефицита кадров Минздрав признает. "Государство постепенно поднимает врачам зарплаты, но из-за экономических возможностей повышение это незначительное. Вместе с зарплатой растет и инфляция. Кто захочет работать за мизерную зарплату? Молодым специалистам нужно растить детей, содержать семьи. Даже работая грузчиком где-нибудь в Москве, они заработают больше", - прокомментировала заведующая отделом первичной медико-санитарной помощи Гуласыл Сутуева.
Да и в целом охрана здоровья матери и ребенка неразрывно связана с социально-экономическим положением страны. "В бедных странах власти не справляются с материнской и детской смертностью, потому что до сих пор думают, что смертность зависит только от медиков. (...) В бедных странах дети и женщины репродуктивного возраста умирают от нищеты своей или нищеты в медицине", - поделилась мнением Барыктабасова на своей странице в Facebook.
"Есть несколько социальных характеристик. Умирают в основном женщины не очень состоятельные. Сельский регион более подвержен. Где-то 20% - это женщины, которые пострадали от насилия в семье, и их смерть была связана в первую очередь с насилием, с бытовыми вопросами", - отметила Чиркина.
Большинство случаев материнской смерти, как указывают специалисты ВОЗ, можно предотвратить, поскольку медицинские методы профилактики или лечения осложнений хорошо известны. "Особенно важно, чтобы роды принимались квалифицированным медицинским персоналом, поскольку своевременное оказание помощи и лечение могут спасти жизнь как матери, так и ребенку", - отмечают они. Осталось только решить проблему с дефицитом таких кадров в Кыргызстане. И улучшить социально-экономическое положение страны.
Фото на главной странице иллюстративное: Depositphotos/studio_diva.mail.ru